내진이나 초음파검사에서 자궁내막의 이상이 관찰되었거나 폐경 여성에게 자궁 출혈(질출혈)이 있다면 자궁내막 조직을 채취하여 조직검사를 시행합니다. 경우에 따라 자궁내시경(hysteroscopy)을 이용하여 검사하기도 합니다. 자궁내막암이 진단되면 치료방법 및 예후를 결정하기 위해 전산화단층촬영(CT), 자기공명영상(MRI), 양전자방출단층촬영(PET)과 같은 영상검사를 이용하여 암의 진행상황을 확인합니다. 또한 CA-125 혈액 종양표지자도 검사합니다.
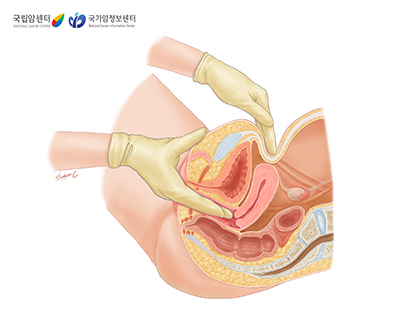
질 내에 손가락을 삽입하여 자궁을 촉진하는 것으로, 자궁의 형상과 크기의 변화 등을 확인합니다.
질 초음파검사로 자궁내막의 모양을 관찰하고 자궁내막의 두께를 측정합니다. 자궁내막 용종, 종양, 자궁강 내 액체저류 등이 보이거나 질 초음파검사 상 자궁내막이 비정상적으로 두꺼워진 소견이 관찰되면 확진을 위하여 자궁내막 조직검사를 합니다.

[ 정상 자궁내막 ]
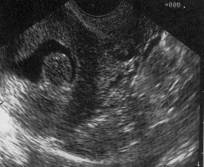
[ 자궁내막암 소견 ]
자궁내막암은 자궁 안쪽에서 발생하므로, 일반적인 자궁경부암의 세포진검사로는 암세포를 발견하기 어렵습니다. 따라서 제트흡입술이나 자궁내시경, 자궁내막소파술 등의 방법을 사용하여 자궁내막 조직을 채취 후 염색하여 현미경으로 진단합니다.
제트흡인술(Jet sampling)은 자궁내막의 조직을 검사하기 위한 진단방법으로, 플라스틱 튜브를 자궁경관 내 삽입하여 내막 조직을 흡인하여 조직을 얻습니다. 자궁경관확장 및 소파술보다 외래에서 짧은 시간 내에 특별한 마취 없이 시행할 수 있다는 장점이 있습니다. 단, 조직진단에 충분한 양의 조직을 얻지 못하는 경우가 자궁경관확장 및 소파술을 이용한 조직 진단방법보다 잦아 외래에서 1차적 진단방법으로 사용합니다.
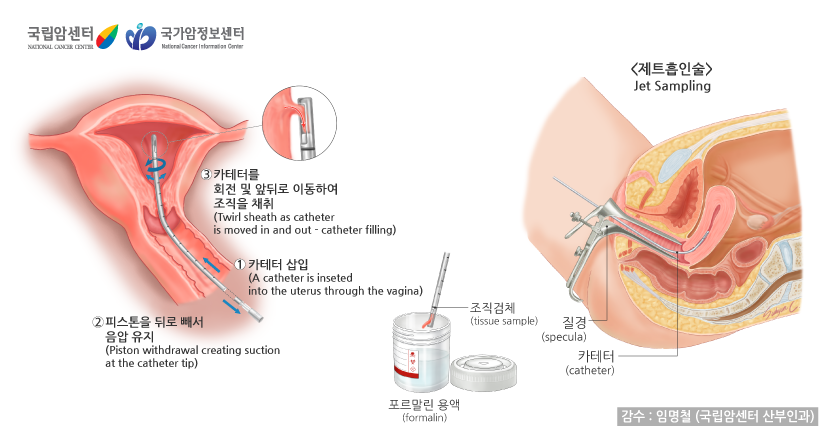
[ 제트흡인술 ]
자궁 각 부위를 조사하고 조직을 얻기 위한 검사입니다. 자궁경관을 확장하여 자궁내막의 조직을 긁어내는 소파기나 숟가락 모양으로 구부린 기구로 자궁벽에 생긴 것을 조심스럽게 떼어냅니다. 약간의 고통이 있을 수 있어 보통 마취 하에 시행하는 경우도 있습니다.
질을 통해 자궁으로 내시경을 삽입하여 주위 조직을 검사하는 방법입니다. 비정상 자궁출혈을 확인하는데 많이 시행하며. 자궁내막 검사에서 음성으로 진단되었으나 검사가 더 필요한 경우 또는 자궁경관 내를 조사할 때에도 이용합니다. 자궁내시경검사는 자궁소파술로 놓친 국소적 병변의 조직검사를 할 수 있다는 장점이 있습니다.
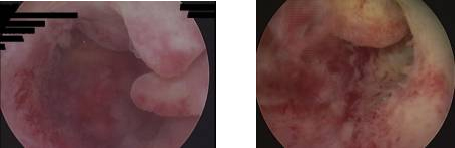
[ 자궁내시경 소견 ]
CA-125 혈액 종양표지자의 수치는 진행된 자궁내막암(특히 복막 전이 시)에서 상승하고, 림프절로 전이되었을 때도 수치가 상승합니다. 이러한 종양표지자는 치료경과 판정에 중요한 역할을 합니다. 그러나 자궁내막암의 조기발견에는 도움이 되지 않으며, 자궁내막암이 발생하지 않아도 수치가 상승하는 사람도 있어 자궁내막암을 확진하는 방법은 아닙니다.
폐 상태와 폐로의 전이 여부를 확인하기 위해 시행합니다.
혈관, 국소 림프절 및 주위 장기 전이 유무를 판단하여 임상적 병기를 결정합니다.
암이 정상조직보가 대사활동이 왕성하다는 점을 이용한 검사입니다. 암이 에너지원으로 쓰는 포도당에 동위원소를 붙여 주사하면 암이 있는 부위에서 동위원소의 섭취가 많이 일어나고, 축적된 방사성 물질의 분포를 영상화하면 전신에 분포된 암을 찾게 해줍니다. 종양의 크기, 림프절이나 다른 장기로의 전이 여부 등을 두루 파악하는데 도움이 됩니다.
암과 장기 등의 조직의 여러 형태를 인식하여 정상, 양성종양, 악성종양을 구분하기에 좋고, 병기나 전이여부를 확인하기에 좋은 검사로, 자궁내막암의 전이 및 병기 결정에 도움을 줍니다.
<위 콘텐츠는 대한부인종양학회의 참여로 제작되었습니다>
이 페이지에서 제공하는 정보에 만족하셨습니까?